서론
횡격막 신경은 3, 4, 5번 경추신경(cervical nerve)의 앞쪽 신경 뿌리(anterior root)에서 기시하여 전사각근(anterior scalene muscle)과 쇄골하동맥 전방으로 하강하여 횡격막의 운동, 감각신경으로 작용하게 된다.1,2) 갑상샘암 등 경부 림프절 전이를 동반하는 암종의 경부 청소술시 level III, IV 절제가 필요한 경우 이 위치에 존재하는 횡격막 신경이 손상될 수 있기 때문에 이에 대한 해부학적 이해가 매우 중요하다.
횡격막 신경 마비는 경부 청소술 후에 발생할 수 있는 드문 합병증으로 보고에 따라서는 경부 청소술을 받은 약 8%에서 편측 횡격막 신경 마비가 발생한다고 한다.3) 건강한 환자의 경우 문제가 되지 않을 수 있으나, 폐기능 장애가 기저로 있는 환자의 경우 심각한 합병증으로 이어질 수 있어 주의를 필요로 한다.2)
최근 저자들은 갑상샘 유두암으로 진단된 환자에서 level IV 경부 림프절 전이가 확인되어 경부 림프절 청소술을 시행하는 중 근위부에서 두 갈래로 분지되어 평행하게 주행하는 횡격막 신경을 확인할 수 있었으며, 수술 중 신경 자극기를 이용하여 두 분지 모두 횡격막의 수축을 유발하는 운동신경임을 확인할 수 있었다.
횡격막 신경의 분지는 이전에 국내 문헌에서 보고된 바 없는 해부학적 변이이며, 수술 중 술자에게 혼동을 주어 중대한 합병증을 유발할 수 있어 문헌고찰과 함께 보고하고자 한다.
증례
39세 여자가 타 병원에서 시행한 경부 초음파검사에서 좌엽에 약 1.4 cm 크기의 석회화를 동반한 저에코성 결절이 확인되어 세침흡인검사를 시행하였고, 유두암으로 보고되었다. 경부 컴퓨터단층촬영에서(computed tomography, CT) 좌측 경부 level IV에 경계가 불명확한 1.1 cm 크기의 불균질(heterogeneous)의 림프절로 판단되는 종괴가 보였다(Fig. 1). 좌측 level IV의 종괴에 추가적인 세침흡인검사를 시행하였고, 미세 흡인 세척액에서 갑상샘글로불린 농도가 >5000.00 ng/mL로 확인되었다.
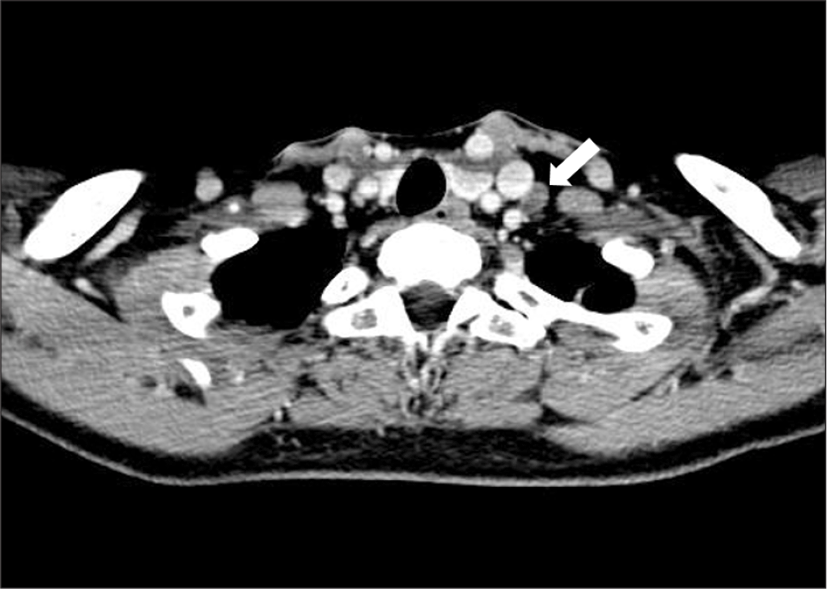
전신마취하에 좌측 선택적 경부 림프절 청소술(level II, III, IV, Vb) 및 갑상샘 전 절제술을 계획하였다. 경부 림프절 청소술은 경부 심근막을 보존하면서 섬유지방조직을 박리한 후 외측에서 내측 방향으로 박리를 진행하였고, 상완신경총과 전사각근의 전방 외측 표면으로 주행하는 신경이 추가로 관찰되었다. 내경정맥 방향으로 내측 박리를 진행하는 중 전사각근 전방에 횡격막 신경으로 판단되는 또 하나의 신경이 확인되었다.
반회후두신경의 신경감시를 위하여 근전도 튜브로 다극 근전도 감시장치(multichannel electromyographic monitoring device, Nerve Integrity Monitoring System, Medtronic Xomed Company, Jacksonville, FL, USA)가 술 전 설치되었고, 단극 신경 자극기를 이용하여 1.0 mA의 전류로 확인한 결과, 두 신경 모두에서 횡격막의 수축이 유발되는 것을 확인할 수 있었다. 분지된 두 신경을 머리측으로 박리를 한 결과, 하나의 횡격막 신경에서 분지하여 주행하는 것을 확인할 수 있었다(Fig. 2).
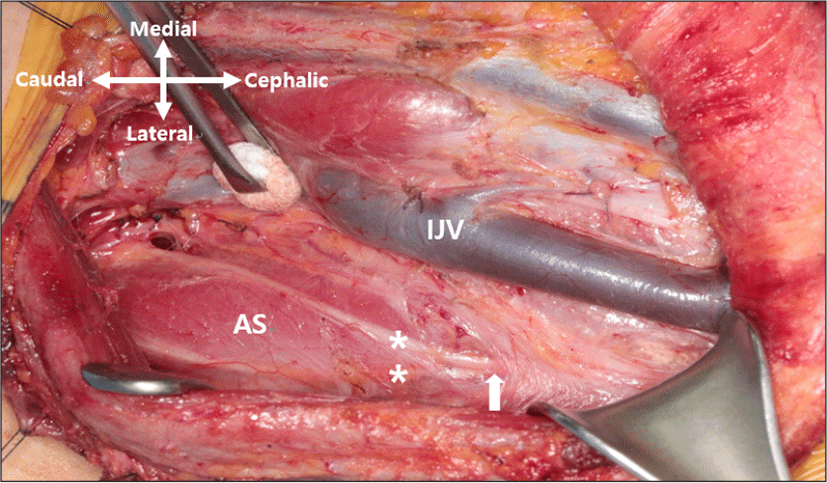
이후 횡격막 신경의 두 분지를 모두 손상 없이 보존하며 수술을 마무리하였으며, 수술 후 단순흉부방사선촬영에서 특이 소견이 없는 것을 확인하였다. 환자는 수술 9일 후 퇴원하였으며, 술 후 12주째 150 mCi의 방사성요오드(I-131) 치료를 시행하고 재발 소견없이 추적관찰 중이다.
고찰
횡격막 신경은 주로 제4번 경추 신경근(C4)에서 기원하며, 제3번, 4번 신경근(C3, C5)에서 분지를 받기도 한다. 횡격막 신경은 거의 수직으로 전사각근의 전면, 전척추근막(prevertebral fascia)의 후면을 따라 주행하며, 쇄골하동맥의 앞쪽, 쇄골하정맥의 뒤쪽을 통하여 흉곽으로 들어가게 된다.4)
횡격막 신경의 손상은 경부 림프절 청소술뿐만 아니라, 심장 수술,5) 중심정맥관삽입술,6) 상완신경총 마취7)에서도 드물게 보고되고 있으나, 환자의 상태에 따라서는 중대한 합병증을 초래할 수 있기에 술 중에 주의를 요한다. 목신경얼기(cervical plexus) 마취를 시행할 시에 비정상적인 횡격막의 움직임을 보이는 경우가 61%에 달한다는 보고도 있으나, 상당수의 경우에서 횡격막의 마비가 관찰되지 않는 이유는 주로 제5번 경추 신경근(C5)에서 분지하는 부횡격막신경(accessory phrenic nerve)과 같은 해부학적 변이에 의한 것으로 보고 있다.8) 횡격막의 수축은 횡격막 신경이 단독으로 지배하는 것으로 알려져 있으나,9) 그 외의 신경에서 분지하여 횡격막의 수축에 관여하는 부횡격막신경을 1930년 Kelley 등이 카데바(cadaver) 해부에서 65%까지 발견되었다고 보고한 이래,10) 발생률과 분류에 대해서 많은 보고가 있었다. 해부학 문헌에 따르면 쇄골하근(subclavian muscle)을 지배하는 신경인 제5번 경추 신경근(C5)과 목신경고리(ansa cervicalis)가 부횡격막신경에 해당되며, 첫번째 늑골 및 흉곽에서 횡격막 신경과 만나는 것으로 보고하고 있다.4) Kikuchi 등은 1970년 횡격막 신경 외에 추가로 발견된 횡격막 신경에 대해서 그 기원과 상관없이 쇄골하정맥 앞쪽으로 지나가는 신경들을 모두 부횡격막신경으로 정의하였다.11) 이 부횡격막신경은 빗장밑근신경(nerve to subclavius)에서 가장 많이 기원하는 것으로 보고되고 있으며, 그 외 목신경고리, 흉골설근신경(nerve to sternohyoid), 빗장위신경, 척수부신경, 하인두신경, 제3, 4, 5번 경추신경근(C3, C4, C5)에서 기원하는 것으로 보고된다.11)
그러나 본 증례에서는 횡격막 신경 외의 신경에서 분지하여 횡격막신경과 합류하는 형태가 아닌 횡격막 신경의 근위부에서 두 갈래로 분지하여 횡격막을 지배하는 형태로 기존에 보고된 적 없는 형태이다. 횡격막 신경에서 두 갈래로 분지하는 증례 보고들이 있으나, 이 보고들에서는 횡격막신경에서 분지된 신경이 상완신경총으로 합류하는 교통 분지(communicating branch)의 형태이며, 이 역시 본 증례와는 다른 형태인 것으로 판단한다.12,13)
경부 림프절 청소술 시 이와 같은 분지형 횡격막 신경의 변이가 있는 경우, 전사각근 전방 박리 시 최초로 발견한 횡격막 신경을 유일한 신경으로 생각하고, 박리를 진행할 시에 다른 횡격막 신경 분지를 확인하지 못하고, 신경 손상을 초래할 수 있다. 따라서 이와 같은 해부학적 변이의 가능성을 고려하고 신중하게 수술하는 것을 시사하는 증례로 생각하여 보고하는 바이다.






