서론
기관절개술은 1546년 Brasavola가 최초로 기관농양환자에서 기관절개술에 성공하여 기록한 바 있고, 1932년부터 1965년까지 Chevaleir Jackson이 기관절개술의 적응증 및 술기에 대해 기술하였다.1,2,3,4)기관 절개술은 초기에는 급성 후두염과 후두 종양 등으로 인한 상기도 폐쇄 환자에 대해 응급 기관절개술이 주로 시행되었으나, 근래에는 혼수상태의 환자나 만성 호흡 부전의 환자에 있어서 장기간의 기관내 삽관을 대체하기 위한 목적으로 많이 시행되고 있다.5,6,7,8) 기관절개술을 시행함으로써 폐 분비물 제거를 용이하게 하고, 사공(dead space)을 감소시킬 수 있어 호흡기능의 향상을 도모할 수 있다.9) 하지만 기관 절개술 중에 출혈, 기흉, 반회후두신경 손상 등 합병증이 발생할 수 있고, 수술 후에도 기관식도 누공, 기관육아종, 튜브 폐쇄, 연하곤란, 기관협착 등도 발생할 수 있다.10,11,12,13) 또한 기관 내 삽관의 기간이 길어질수록 후두 손상, 성대마비, 피열 연골 부위의 부종, 성문하부 협착 등 합병증의 발생가능성이 증가하는 것으로 알려져 있어, 수술 후 관리가 매우 중요하다.14) 본 연구는 기관절개술 이후 5주간 관리 받지 않은 환자에서 발생한 기관 내 육아조직이 고착된 증례를 통해 합병증 예방에 도움이 되고자 하였다.
증례
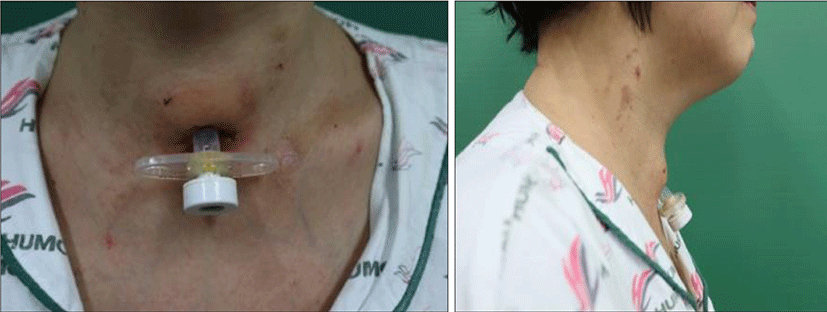
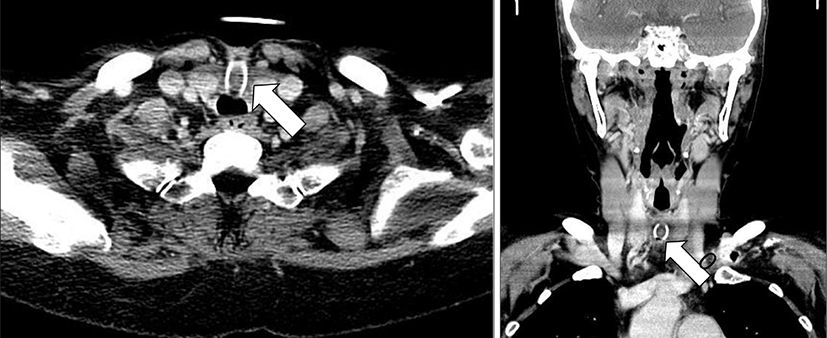
간성뇌증, 알코올성 간경화 있는 40세 여자환자가 간질중첩증을 주소로 본원에 내과로 내원하여 간성뇌증 치료하였으며, 치료 중 폐렴 발생하여 치료받았고, 인공호흡치료가 필요하여 내과에서 기관절개술(Percutaneous dilatational tracheostomy-Seldinger’s method)을 시행 받았다. 이후 uncuffed double cannula tube(Teflon®) (OD: 10 mm)으로 교체하였고, 한달 후 상태 호전되어 요양병원으로 전원하였다. 약 2개월 후 외래 추적관찰 시에 내과에서 T-tube 제거를 시도하였으나, 제거되지 않아, diagnostic bronchoscopy 및 조영 증강 CT시행하였고, T-tube 내경과 T-stoma에 넓게 걸쳐져 있는 granulation tissue가 확인되어 수술적 제거 위해 이비인후과로 의뢰되었다. 기관과 tube사이에 공간이 있어 호흡곤란 증상은 없었다(Fig. 1, 2).
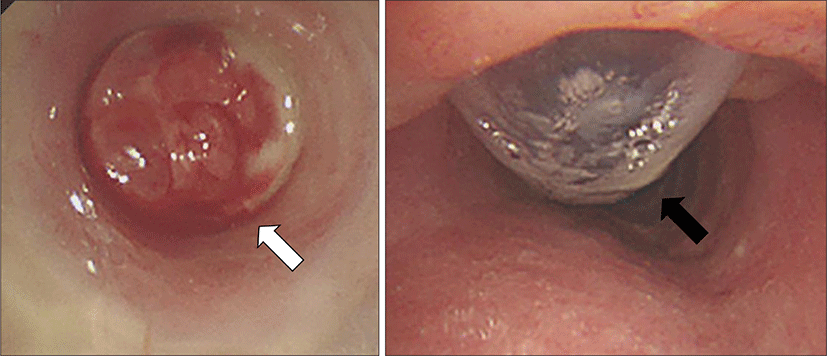
후두 내시경 상 양측 성대 움직임은 정상 소견을 보였고, 육안상으로도 T-tube 내경을 막고 있는 육아 조직이 확인되었다.(Fig. 3)
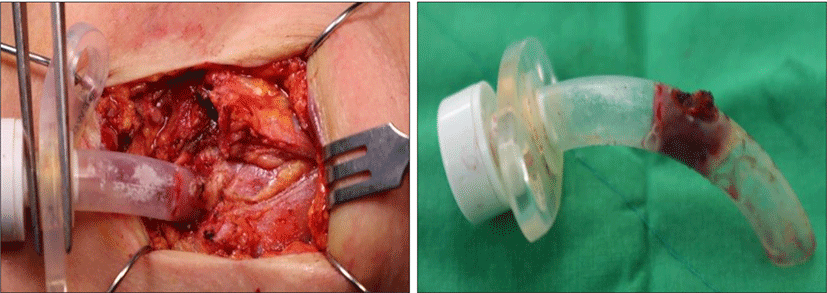
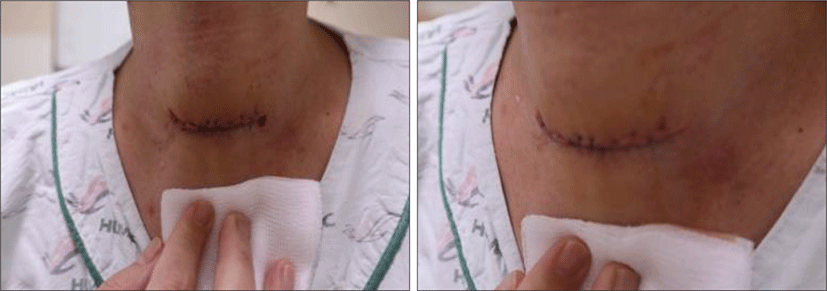
우선적으로 국소마취 하 T-tube 제거가 가능하다고 판단되어 시도하였으나, 수술 중 출혈로 인해 시야확보가 어려웠고, 좁은 튜브 내경 안으로의 접근이 어려웠으며, 수술 진행 시 흡인 가능성 및 심한 출혈 가능성이 있었기에 수술을 마치고, 전신 마취수술을 고려하였다. Trachea 내부에 T-tube 외의 추가 공간이 확보되어 있어 마취과와 상의 후 oral intubation(OD:6 mm) 시행하였고, 육아조직이 tube 중간 구멍을 통해 내경으로 자라들어가 제거되지 않은 것이었고(Fig. 4), T-tube 내경 중반부의 육아조직 제거 후 T-tube를 성공적으로 제거하였다. T-tube가 육아조직으로 인해 고정된 것 이외 호흡곤란과 같은 기도확보에 문제가 없었기에 이후 기관절개부위를 Nylon #5-0 2개와 Vicryl#3-0 1개, #4-0 5개를 사용하여 봉합 후 수술을 마무리 하였고, 수술 후 감염예방을 위한 전신 항생제 치료 외 특별한 치료는 시행하지 않았으며, 외래 추적 관찰 시에 다른 특이사항이나 합병증은 보이지 않았다(Fig. 5).
고찰
기관절개술의 합병증 발생은 술 후 1주일을 기준으로 초기합병증과 후기 합병증으로 구분하였는데, 이는 합병증의 양상이 이 시점의 전후로 다르기 때문이고, 다른 연구에서도 공통적으로 사용되는 기준이다.15,16,17)
초기 합병증은 튜브폐색, 감염, 피하기종, 폐기종, 출혈 등이 발생할 수 있다.18) Deutsch는 기관절개술 후 초기 합병증이 호발하는 첫 48시간을 ‘Danger period’라고 하였으며, 이 시기 후 첫 기관 내 튜브 교체를 72시간째 시행하는 것이 합병증 발생을 줄이고, 수술 부위 관리 및 보호자 교육을 용이하게 하며, 재원기간을 줄일 수 있었다고 하였다.19)
후기 합병증은 다른 보고와 같이 육아종 형성이 가장 많은 빈도를 나타냈는데, 영향을 미칠 수 있는 요소로 봉합사, Cannula의 재질, 세균감염이나 위식도 역류증의 여부, 기관절개의 기간, 기관절개 당시의 나이, 기관절개의 방법 등이 거론되고 있다.20,21)Grillo등은 기관 창 형성술이나 기관 문합 시 비 흡수성 봉합사를 사용하였을 경우에 육아종 형성이 유의하게 많았고, vicryl 4-0 봉합사를 사용하였을 경우 육아종 형성이 적었다고 발표하였으며,22) Prescott등은 Silastic 재질이 Teflon재질보다 육아종 형성이 많았음을 보고하였다.23)
Kim 등은 만성 합병증 중 육아종 형성의 빈도를 줄이기 위해 타액의 흡인 예방을 위한 빈번한 suction 및 약물의 사용, 위식도 역류의 예방, 호흡기 감염의 적절한 처치 등이 도움이 된다고 하였다.24) Tom 등과 Merrit등은 육아종에 의해 치명적 기도폐색이 초래될 가능성을 지적하면서 주기적인 기관내시경 검사를 시행하여 육아종을 제거하고 다른 기관내 병변을 확인하는 것이 필요하다고 보고하였다.25,26)
육아조직의 형성을 방지하기 위해서는 과도한 기계적 자극회피, 적절한 크기의 튜브 사용하는 등의 전략이 필요하며 감염이 조직 치유를 방해할 수 있기 때문에 구내감염을 예방하고 튜브 및 기관 창 부위를 소독 관리 하는 것이 중요하다.27)
Yaremchuk에 따르면 육아조직 형성 방지를 위해 규칙적으로 적어도 2주에 한번 교체하는 것을 권장한다.28)
Percutaneous dilatational tracheostomy(PDT)와 conventional tracheostomy 에 대해 연구들은 있으나 아직 육아종형성에 대한 신뢰할만한 비교결과는 적어 추가 연구가 필요할것으로 보인다.29)30)31) 본 증례의 환자의 경우 내원 당시에 상, 하기도에 특이소견이 없었기에 호흡 곤란을 호소하지 않았으나 성대 마비나 상기도 폐색 등이 동반된 환자였다면 튜브 제거도 불가능하여 위급한 상황을 초래하였을 것이다. 이러한 상황을 예방하기 위해 최소 2주 간격의 튜브 점검과 교체가 필요하며, 이를 통해 불필요한 검사, 치료 비용과 재원 기간을 줄일 수 있을 것이다.