서론
폐쇄성 수면무호흡증(obstructive sleep apnea, OSA)은 수면 중 상기도의 반복적인 폐쇄로 인해 저산소증과 빈번한 각성을 유발하는 질환으로 주간 졸림증, 생산성 저하, 삶의 질 저하 등의 임상 증상을 초래한다.1–3) OSA는 코골이, 주간 졸림증, 피로, 불면, 수면 중 무호흡 및 질식감 등 임상 증상을 보이면서 수면다원검사(polysomnography, PSG)에서 무호흡-저호흡 지수(apnea-hypopnea index, AHI)가 5 이상일 때 혹은 증상 유무와 관계없이 AHI가 15 이상일 때 진단할 수 있다.4)
성인 OSA의 일차 치료는 상기도 양압술(positive airway pressure, PAP)이며, 해부학적 폐쇄가 주요 요인으로 판단되는 경우 편도절제술(tonsillectomy), 구개수구개인두성형술(uvulopalatopharyngoplasty), 비중격교정술(septoplasty), 비밸브수술(nasal valve surgery) 등 수술적 치료를 고려해 볼 수 있다.5,6)
비록 PAP이 표준치료로 권고되고 급여 정책 확대에 따라 경제적 부담이 완화되었음에도 불구하고, 실제 임상에서는 장비 사용의 불편감과 낮은 순응도로 인해 치료 유지가 어려운 경우가 많다. 구체적으로 치료받지 않은 OSA는 시간이 경과함에 따라 AHI가 점진적으로 증가하는 악화 경과를 보일 수 있으며,7,8) 반복적인 저산소증으로 인한 심혈관계 합병증, 대사 장애,1,2) 그리고 심각한 주간 졸림에 따른 사고 위험 및 생산성 저하3) 등 삶의 질 전반에 미치는 부정적 영향을 환자에게 명확히 설명하여 치료 동기를 강화하는 것이 중요하다.
기존 연구에서 치료받지 않은 성인 OSA 환자의 자연 경과에 관한 결과들은 보고마다 상이한 양상을 보인다. Pendlebury 등은 중등도 성인 OSA 환자를 대상으로 한 17개월간의 단기 추적 관찰에서 AHI가 유의하게 증가하며 증상이 악화됨을 보고하였다.7) 반면, Sforza 등의 연구에 따르면 3년에서 5년 사이의 장기 추적 관찰 시 고령 환자군을 포함한 대상자들에서 OSA의 중증도가 비교적 일정하게 유지되거나 매우 완만하게 진행된다는 상반된 결과가 제시되기도 하였다.9,10) 또한, 해부학적 상기도 폐쇄가 동반된 성인 OSA 환자에서 편도절제술 등의 수술적 치료가 중증도를 개선시킨다는 보고가 있는 반면,11) 수술로 인한 상기도의 해부학적 지지 구조 소실이 오히려 폐쇄를 유발하여 중증도를 악화시킨다는 결과가 제시되는 등 성인 OSA의 장기적 경과 및 치료 효과의 지속성에 대해서는 여전히 논의가 필요한 실정이다.12)
이에 본 연구에서는 OSA로 진단된 성인 환자 중 치료를 받지 않은 환자에서 시간 경과에 따른 단/장기적 OSA의 악화, 호전, 유지 여부를 분석하고, 성인 OSA의 수술적 치료의 임상적 유효성 및 유지 지속 기간을 확인하며, 수술 후 치료효과 유지에 미치는 임상적 인자들은 어떠한 인자들이 있는지를 분석하고자 한다.
대상 및 방법
본 연구는 후향적 의무기록 분석 연구로, 2009년 3월부터 2022년 2월까지 3차 의료기관에서 OSA로 진단받고 수술적 치료를 받은 군(surgical treatment group) 또는 양압기 및 구강 내 장치를 포함하여 어떠한 의학적 치료도 시행하지 않은 무치료군(untreated group) 74명을 대상으로 진행하였다.
최종 포함된 74명의 환자는 본원의 임상 프로토콜에 따라 두 차례의 PSG를 시행받았다. 수술군은 수술 후 경과 확인을 위해 평균 40.4개월 간격으로 PSG를 시행하였다. 무치료군은 초기 진단 후 증상의 지속 혹은 악화로 인한 재평가, 또는 양압기 치료 여부를 재결정하기 위한 추적 관찰을 목적으로 평균 38.6개월 간격으로 두 번째 PSG를 시행하였다.
치료가 필요한 OSA의 진단 및 포함 기준은 AASM(American Academy of Sleep Medicine) 가이드라인을 준수하여, AHI가 5 이상이면서 관련 증상 혹은 동반질환(고혈압, 당뇨, 뇌경색, 관상동맥 질환 등)이 있는 경우, 또는 증상 유무와 관계없이 AHI가 15 이상인 경우로 정의하였다.13,14) 모든 PSG는 원내 수면센터에서 숙련된 검사자에 의해 시행된 Full-night level 1 PSG 데이터만을 사용하였으며, scoring은 각 검사 및 평가 시점에 권고된 가장 최신의 AASM Scoring Manual 기준에 따라 분석하였다.14) Split-night 혹은 titration PSG 데이터는 분석에서 제외하여 진단적 순수성을 유지하였다.
PSG 시행 전 환자의 주간 졸림증을 평가하기 위해, ESS (Epworth sleepiness scale), PSQI(Pittsburgh sleep quality index)를 확인하였다. PSG 주요 평가 지표로는 AHI, 최장 무호흡 시간(longest apnea duration, LAD), 최저 산소포화도(minimal O2 saturation, Min O2 sat)를 분석하였다. OSA의 중증도는 AHI에 따라 경증(5≤AHI<15), 중등도(15≤AHI<30), 중증(AHI≥30)으로 분류하였다.14)
본 연구의 수술적 치료는 환자의 해부학적 폐쇄 부위에 따라 편도절제술, 구개수구개인두성형술 또는 구개근 관련 술식을 포함한 구인두 확장술을 시행한 경우를 의미한다.5,6,11) 수술군(n=31) 중 24명(77.4%)은 편도절제술을 포함한 수술을 받았으며, 26명(83.9%)은 구개수 및 구개근 관련 수술을 시행받았다. 단독으로 코 관련 수술력이 있는 경우는 분석에서 제외하였다. 또한, OSA 경과의 독립적인 분석을 위해 임신, 비만대사수술, 위절제술 등 급격한 체중 변화를 유발하는 경우와 중증 내분비 질환, 악성 신생물, 혹은 조절되지 않는 만성 폐쇄성 호흡기 질환이 동반된 경우는 분석 단계에서 배제하였다.
통계 분석은 SPSS version 18.0(IBM, Chicago, IL, USA)을 사용하였다. 두 군 간의 기저 특성 비교에는 독립 표본 T 검정을, PSG 검사 간의 비교에는 대응 표본 T 검정을 시행하였다. 또한, 추적 관찰 기간과 AHI 변화량 사이의 상관관계를 분석하기 위해 Kendall의 순위 상관분석을 시행하였다. 성인 OSA의 중증도 변화에 미치는 요인을 분석하기 위해 다변량 선형 회귀분석을 시행하였다. 모델 구축을 위한 변수 선정 과정에서 먼저 단변량 선형 회귀분석을 수행하였으며, 여기서 p<0.20인 변수들과 임상적 중요 변수(연령, 수술 여부)를 다변량 분석 모델에 포함하였다. 또한, 수술 여부와 추적 기간의 교호작용항(surgical treatment × time)을 포함한 별도의 다변량 모델을 통해 수술 효과의 시간 의존적 변화를 평가하였다. 이 모델에서는 기저 AHI, 연령, 체질량지수 변화량을 공변량으로 보정하여 교란 변수의 영향을 통제하였다. 각 통계분석에서 95% 신뢰구간에서 0.05 미만의 p 값을 보이는 경우 통계적으로 유의한 차이가 있는 것으로 판단하였다.
결과
본 연구에는 총 74명의 성인 OSA 환자가 포함되었으며, 이 중 남성은 59명(80%), 여성은 15명(20%)이었다. 이 중 43명(58%)은 PAP 등을 포함한 어떠한 의학적 치료도 받지 않은 무치료군이었으며, 31명(42%)은 수술적 치료를 시행한 수술군이었다. 두 번의 PSG 간 평균 간격은 39.3±40.2개월이었다.
첫 번째 PSG의 주요 지표는 평균 연령 46.1±12.0세, BMI 28.1±5.3 kg/m2, AHI 48.2±28.8/hr, Min O2 sat 75.3±9.2%, LAD 52.1±25.3 s, ESS 9.4±5.0, PSQI 8.2±3.2이었다. 두번째 PSG의 주요 지표는 평균 연령 49.4±12.6세, BMI 28.1±4.6 kg/m2, AHI 45.5±28.5/hr, Min O2 sat 77.9±7.9%, LAD 42.2±23.5 s, ESS 7.7±4.1, PSQI 7.2±3.0이었다. 두 검사 간 연령, Min O₂ sat, LAD, ESS, PSQI에서 유의한 수준(p=0.000, 0.008, 0.002, 0.008, 0.029)의 차이가 확인되었으나, BMI는 유의한 변화가 없었다(Table 1).
수술군(n=31)의 경우, 환자의 해부학적 폐쇄 부위에 따라 구인두 수술이 시행되었다. 이 중 24명은 편도절제술이 포함된 수술을 받았고, 26명은 구개근 및 구개수 수술이 포함된 수술을 받았으며, 전체 수술군은 이 두 술식을 단독 또는 병합하여 시행받은 환자들로 구성되었다.
수술군과 무치료군의 비교에서는 PSG 평가 지표 상에서는 유의미한 차이가 없었으며, 수술적 치료를 받은 군이 무치료군에 비해 두 번의 PSG 검사 모두 평균 연령이 더 낮은 것으로 확인되었다(1st PSG 39.7±9.3세 vs 50.6±12.0세, p*=0.000, 2nd PSG 42.9±10.4세 vs 53.7±12.4세, p*=0.000; *paired t-test).
수술군의 첫 번째와 두 번째 PSG 비교 결과, ESS는 유의미하게 감소하였다(p=0.004). 무치료군의 첫 번째와 두 번째 PSG 비교 결과, LAD는 유의미하게 감소하였다(p=0.004; Table 2). 또한 수술군과 무치료군 간의 변화량을 비교한 결과, 두 군 간의 추적 관찰 기간은 유의한 차이가 없었으나(p=0.852), 수술군에서 무치료군 대비 주관적 졸림 지표인 ESS의 유의미하게 큰 감소가 확인되었다(p=0.011; Table 3).
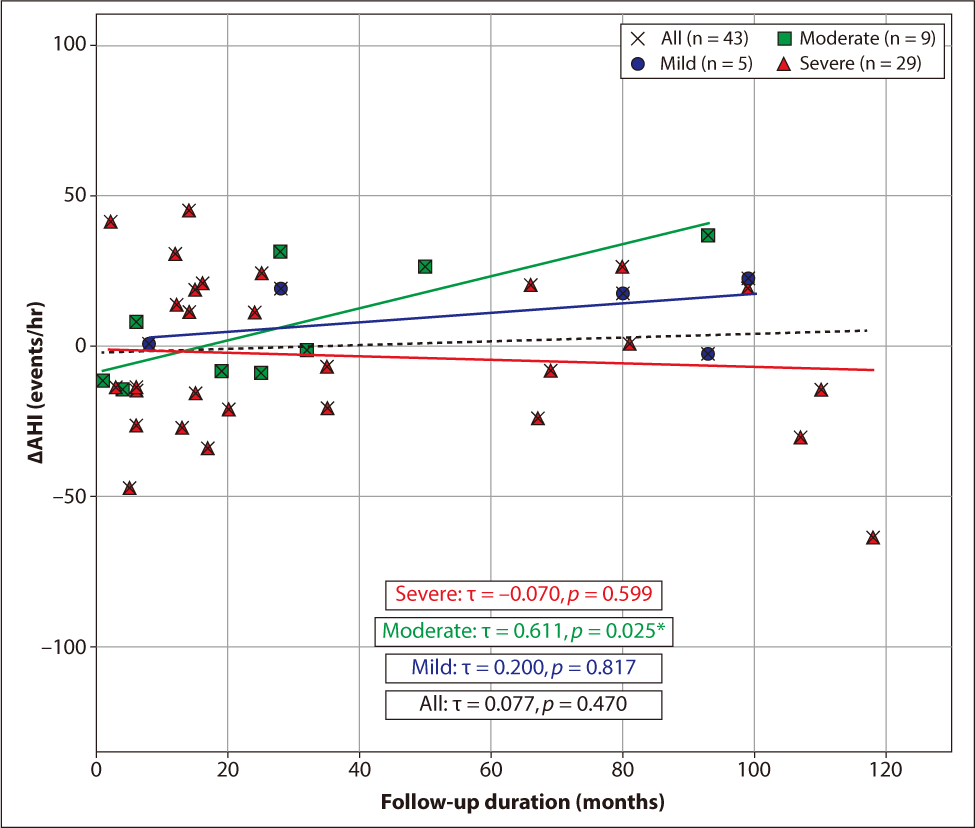
무치료군의 시간에 따른 OSA 중증도의 변화를 확인하기 위해 경증, 중등도, 중증 군으로 나누어 분석하였다(Fig. 1). 치료받지 않은 전체 OSA 환자에서는 AHI 값이 시간의 경과에 따라 유의미한 변화는 없었으며(p=0.470), 경증 및 중증군에서도 비슷한 양상이었다(p=0.817, 0.599). 하지만 중등도 군에서는 시간의 경과에 따라 AHI가 유의미하게 증가하였고(p=0.025), 그 증가 값은 6.4±20.0/hr이였다.
수술적 치료의 유효성을 확인하기 위하여 수술 여부 및 시간 경과에 따른 AHI와 BMI 값의 변화에 대하여 분석을 시행하였다(Table 4). 수술을 받은 31명의 AHI는 7.1±36.9/hr의 감소가 있었으며 그 외의 환자 43명의 AHI는 0.5±24.5/hr의 증가가 있었다(p=0.324). PSG 검사 간격을 36개월 기준으로 나누어 분석한 결과, 36개월 미만에서는 수술군의 AHI는 26.1±27.5/hr의 감소가 있었고, 무치료군의 AHI는 0.3±23.2/hr의 감소가 있어(p=0.001), 수술 후 AHI 값이 더 많이 호전된다는 결과를 얻을 수 있었다. PSG 검사 간격이 36개월 이상인 경우, 수술군의 AHI는 27.4±25.0/hr의 증가가 있었고, 무치료군의 AHI는 1.9±27.9/hr의 증가가 있었다(p=0.025). 또한 이 기간의 BMI 역시 수술군은 1.62±1.87 kg/m2의 증가가 있었고, 무치료군에서는 0.95±2.29 kg/m2의 감소가 있었으며(p=0.005), 따라서 수술 후 3년이 지난 후부터는 AHI 값이 더 많이 증가하지만 BMI 역시 증가한다는 결과를 얻을 수 있었다(Fig. 2).
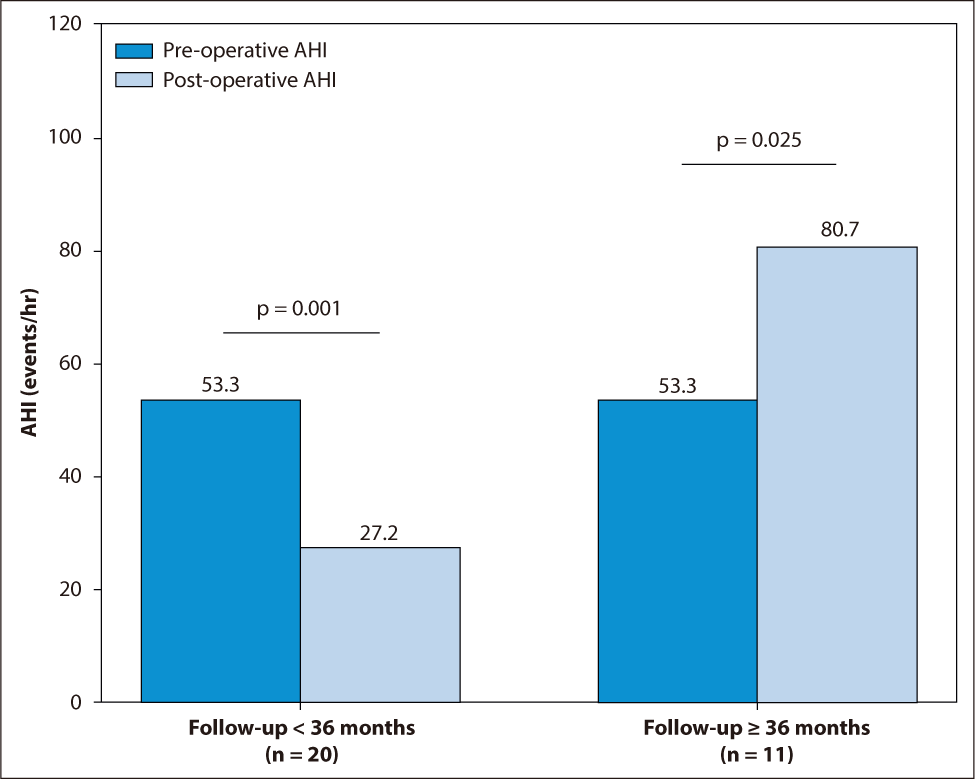
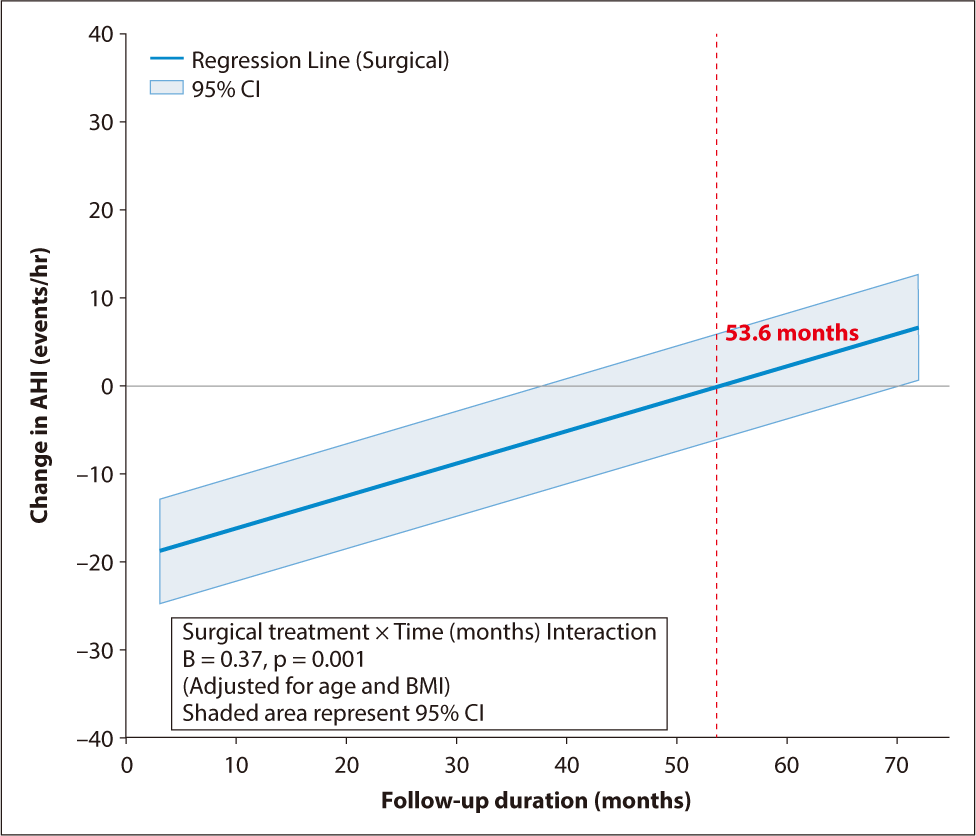
AHI 변화량에 대한 다변량 회귀 분석 결과, 대상 및 방법에서 설정한 변수 선정 기준(p<0.20)에 따라 기저 BMI(p=0.005), 기저 AHI(p<0.001), 추적 기간 (p=0.001) 및 연령(p=0.048)이 보정 변수로 투입되었다(Table 5). 나아가, 수술의 효과가 시간에 따라 어떻게 변화하는지 정밀하게 분석하기 위해 수술 여부와 추적 기간 사이의 상호작용 분석을 시행하였다(Table 6). 연령과 BMI 변화를 보정한 다변량 모델에서, 수술적 치료는 시행 직후 AHI를 약 19.84/hr 감소시키는 독립적이고 강력한 초기 개선 효과를 보였다(p=0.003). 그러나 수술 여부와 추적 기간 사이의 교호작용항(surgical treatment × time) 계수는 0.37로 유의한 양의 값이었다(p=0.001). 이는 연령이나 BMI 변화와 관계없이, 수술 후 시간이 경과함에 따라 수술로 인한 AHI 감소 효과가 매월 일정 수준 감퇴하며 수치가 상대적으로 다시 증가함을 시사한다(Fig. 3). 또한 BMI 변화량 역시 AHI 악화와 유의한 양의 상관관계를 보였으나(p<0.001), 연령은 본 모델에서 AHI 변화에 통계적으로 유의미한 영향을 미치지 않았다(p=0.278).
고찰
PAP은 OSA의 표준치료로 권고되고 있지만,13) 여러 효능과 안전성, 높은 치료 성공률에도 불구하고 사용 시의 불편감 및 낮은 순응도로 인해 치료를 유지하기 쉽지 않다.15) 따라서 치료를 받지 않았을 때의 OSA의 자연 경과를 환자에게 설명하고 치료를 설득하는 과정이 상당히 중요하다.
본 연구에서 치료받지 않은 전체 OSA 환자의 AHI 값은 시간 경과에 따라 유의미한 변화가 없었으나, 중등도 군에서는 AHI가 유의하게 증가하며 질환이 악화되는 양상을 보였다(Fig. 1). 다만, 해당 군의 표본 수가 적고 변동성이 크다는 점을 고려할 때 중등도 OSA의 자연적 악화에 대해서는 향후 대규모 연구를 통한 검증이 필요하다. 흥미로운 점은 비수술군에서 AHI의 변화가 없음에도 불구하고 LAD는 유의하게 감소했다는 것이다(Table 2). 이는 장기간 치료를 받지 않은 환자들에게서 나타나는 수면 분절의 심화나 저산소증에 대한 인체 생리학적 적응 기전의 결과로 추측해 볼 수 있다.
본 연구에서 수술군이 무치료군에 비해 평균 연령이 유의하게 낮았던 점은, 상대적으로 젊은 환자들이 수술적 치료를 선호하거나 의료진이 해부학적 교정 가능성이 높은 젊은 층에게 수술을 우선 권고하는 실제 임상 경향이 반영된 결과로 보인다. 이러한 연령 차이가 결과에 미칠 수 있는 영향을 통제하기 위해, 본 연구에서는 먼저 단변량 회귀분석을 통해 잠재적 교란 변수를 식별하였다(Table 5). 그 결과 통계적 유의성(p<0.20)을 보인 기저 BMI, 기저 AHI, 추적 기간과 더불어 임상적 중요성이 높은 연령을 최종 보정 변수로 선정하여 다변량 분석을 시행하였다(Table 6). 분석 결과, 연령을 보정하였음에도 불구하고 수술의 초기 AHI 감소 효과와 시간 경과에 따른 효과 소실 현상은 여전히 통계적으로 유의미하게 유지되었다(p<0.05). 이는 수술 후 경과 악화가 단순히 전신적인 노화 때문이 아니라, 수술적 개입 이후 시간의 경과에 따라 발생하는 상기도 구조의 생리학적 회귀 및 해부학적 리모델링에 기인함을 시사한다.16)
수술군에서 주관적 증상 지표인 ESS는 유의하게 감소하였으나(p=0.004), 객관적 지표인 AHI의 개선은 통계적 유의성에 도달하지 못했다(Table 2). 이러한 불일치는 본 연구의 평균 추적 관찰 기간(39.3개월)이 수술 효과의 감퇴가 시작되는 임계 시점을 포함하고 있다는 역학적 특징에 기인한 결과로 풀이된다. 수술 초기 상기도의 기계적 폐쇄 해소로 삶의 질 개선 효과는 장기적으로 유지되었으나, 장기 추적 과정에서 발생한 생리학적 회귀와 체중 증가가 겹치며 두 번째 PSG 시점에서는 AHI 수치가 다시 기저치 근처로 회귀했기 때문으로 판단된다. 다만 수술군이 무치료군보다 통계적으로 우월한 ESS 개선을 보인 점(p=0.011)은 수술이 상기도 저항의 일부 감소나 수면 구조의 질적 변화를 통해 실질적인 주간 기능 개선을 제공하고 있음을 뒷받침한다(Table 3).
수술적 치료는 일반적으로 상기도 폐쇄를 개선하여 증상을 완화할 수 있으나, 기존 연구들은 대부분 수술 후 3–6개월 이내의 단기적인 경과를 분석한 결과에 국한되어 왔다. 본 연구에서는 성인을 대상으로 두 차례의 PSG를 시행하여 수술적 치료의 장기적인 유효성을 평가하였으며, 특히 분석 기준을 36개월로 설정한 것은 수술 효과의 장기적 안정성이 3년을 기점으로 변화한다는 기존 문헌 고찰을 바탕으로 하였다.16) 결과적으로 36개월 미만 추적 관찰군에서는 유의한 호전 효과를 보였으나, 36개월 이상 장기 추적 관찰군에서는 AHI 값이 다시 증가하며 수술 효과가 감퇴하는 양상을 보였다. 주목할 점은, 36개월 이상 경과한 수술군에서 유의미한 BMI 증가가 동반되었다는 것이다(Table 4). 이는 장기적인 수술 결과의 악화에 환자의 체중 증가가 중요한 요인으로 작용했음을 시사한다.
그러나 본 연구에서 수술 여부와 추적 기간 사이의 상호작용을 포함하여 다변량 회귀분석을 시행한 결과(Table 6), BMI 변화를 보정하더라도 수술 후 시간이 경과함에 따라 AHI가 매월 약 0.37/hr씩 상대적으로 증가하는 경향이 확인되었다(p=0.001). 분석 모델에 따르면 수술 자체는 초기 AHI를 19.84/hr 감소시키는 강력한 독립적 효과를 보였으나(p=0.003), 이 치료 이득이 상호작용 효과(B=0.37)에 의해 매달 일정 부분 상쇄되어 약 53.6개월 후에는 수술 전 상태로 회귀할 가능성이 확인되었다(Fig. 3). 이는 기존 연구에서 언급된 수술 3년 이후의 효과 감소와 일치하는 결과이다.16)
일반적으로 앙와위에서는 중력의 영향으로 설근부가 인두강 쪽으로 후하방 전위된다. 이때, 양측 편도는 설근부 후방 전위 시 해부학적 지지대 역할을 하여 상기도의 개방성, 특히 설근 후방부의 전후방 직경을 유지하는데 기여한다.17–19) 편도절제술 시행 시 이러한 구조적 지지력이 즉각적으로 소실되지만, 임상적인 AHI 악화가 수년에 걸쳐 점진적으로 나타나는 이유는 시간의 경과에 따른 연조직의 보상 기전 실패로 설명할 수 있다.11) 또한 구개근 및 구개수 수술의 경우 초기에는 연구개의 긴장도를 높여 비인두 및 구인두 공간을 확장시키지만, 시간이 흐름에 따라 수술 부위의 반흔 조직은 생리학적으로 점진적인 이완 과정을 거치게 된다.16) 이와 동시에 성인 OSA 환자에게서 나타나는 특유의 인두 확장근 긴장도의 만성적인 저하가 복합적으로 작용하여, 수술로 확보되었던 상기도의 해부학적 지지력이 임계점 이하로 약화되는 모델을 상정할 수 있다.2,16)
본 연구의 제한점으로는 후향적 연구로 선택 편향 가능성이 존재하며, PSG 검사 간격이 일정하지 않았다는 점이다. 하지만 다변량 분석을 통해 BMI 및 검사 간격의 영향을 통계적으로 보정하여 결과의 신뢰도를 높이고자 하였다. 다만 BMI 외의 수면무호흡증을 악화시키는 다양한 요인(성별, 나이 등)을 완벽히 통제하지 못했다는 한계가 있으며, 일부 증례(11례)에서 집도의에 따른 수술 방식의 차이가 존재한다. 또한, 수술군 내에서 술식의 조합이나 해부학적 특성에 따른 세부적인 하위 그룹 분석을 수행하기에는 표본 수가 제한적이었다는 한계가 있다. 향후 대규모 표본을 대상으로 한 장기적 전향적 연구가 필요할 것으로 생각된다.
결론적으로, 치료를 받지 않은 중등도 OSA 환자군에서는 질병의 진행 가능성을 고려하여 적극적으로 치료를 권해야 한다. 수술적 치료를 시행한 경우 단기적으로는 우수한 효과를 보이나, 36개월 이후에는 체중 증가 및 수술 효과의 자연적 감소로 인해 증상이 악화될 수 있다. 따라서 수술 전 상담 시 3년 이후 경과가 악화될 수 있음을 충분히 설명해야 하며, 술 후에도 철저한 체중 관리와 더불어 수술 후 3–5년 시점의 재검사를 포함한 적극적인 추적 관찰이 필수적이다.
