서 론
비중격 성형술은 비중격 만곡증을 교정하기 위해 이 비인후과 영역에서 흔히 시행되는 수술 중 하나이다. 비 중격 성형술을 시행 받은 환자들은 수술 후 초기에 통증 을 호소한다.1,2) 효과적인 수술 후 통증 관리는 통증과 관 련된 합병증을 감소시킬 뿐만 아니라 환자의 삶의 질을 향상시키고 술 후 조기 보행을 가능하게 하며 이에 따른 조기 퇴원과 비용 감소를 가져 올 수 있기 때문에 수술을 시행한 모든 의사에게 중요하게 받아들여지고 있다.3)
수술 후 통증은 수술로 인한 조직 손상에 의해서 발 생하는 급성 염증성 통증이 포함된다.4) 또한 비중격 성 형술에서는 수술 후 발생할 수 있는 비출혈과 비중격 혈 종을 예방하기 위해 비패킹을 시행하며 이로 인한 압박 이 통증을 악화시킨다.5) 이러한 통증 신호는 말초신경과 중추신경의 통증 경로를 감작시키며, 지속적인 통증 신 호의 전달로 인해 통증이 증폭되는 통각과민증(hyperalgesia)과 압박감을 통증으로 느끼는 이질통증(allodynia)이 발생할 수 있어 복합적인 요인이 통증에 기여 하게 된다.5)
비중격 성형술과 관련하여 흔히 사용되는 진통제로는 비스테로이드항염증제(nonsteriodal anti-inflammatory drugs, NSAIDs), paracetamol, pregabalin 등이 있 다. NSAID의 경우 cyclooxygenase(COX) enzyme을 저 해하며, 과거와 달리 최근의 NSAID 제제들은 특히 COX-2를 선택적으로 저해하여 통각 수용기를 자극하는 프로 스타글란딘의 생성을 효과적으로 저해한다.6)
Paracetamol은 중추신경계에서 COX-2를 저해하며, 따라서 NSAID와 달리 말초조직에서의 항염증효과는 적다.7)
Pregabalin의 경우, 신경전달물질인 gamma-amino-butyric acid(GABA)의 유사체(analogue)로써 신경통, 뇌전증, 범불안장애 등에 사용이 허가되어 있는 약물이 다.5) Pregabalin은 초기에는 신경통에 효과적인 치료제 로 알려졌지만, 최근에는 여러 영역에서 시행되는 수술 의 술 후 통증의 경감에도 효과적인 것으로 보고되고 있다.8-10)
실제로 이러한 약제들이 비중격 성형술 후 통증 조절을 위해 흔히 사용되고 있고, 대조군에 비해 통증 경감에 도 움이 되는것으로 보고 되고 있지만,5,11,12) 각각의 약제들 중 어떤 것이 통증경감에 더 효과적인지에 대해 알려지 지는 않았다. 따라서 저자들은 비중격 성형술 후 통증을 조절하는데 있어 morniflumate(NSAID), paracetamol, pregabalin 중 어떠한 약제가 더 효과적으로 술 후 통증 을 조절할 수 있을지 알아보고자 본 연구를 진행하였다.
대상 및 방법
2018년 6월부터 2019년 3월까지 본원 이비인후과에 서 비중격 성형술을 시행받은 남성 환자 44명이 연구에 참여하였다. 아래와 같은 경우는 환자군에서 제외하였 는데, 1) 다른 비강 수술을 동시에 시행한 경우 2) 비중 격 성형술을 이전에 시행받은 경우 3) 해당 진통제에 알 러지 반응을 보이는 경우 4) 연구 참여에 동의하지 않은 경우 5) 65세 이상 6) 18세 미만은 제외하였으며, 성별에 따라 통증의 역치가 다를수 있어, 남성 환자들만을 대 상으로 하였다.13)
모든 수술은 동일한 술자에 의해 진행되었으며 전신 마취 하에 진행되었다. 전신마취 후 1 : 100000 에피네 프린이 혼합된 된 2% lidocaine 8 mL를 비중격의 점막 하에 주사하였으며, 좌측 비강의 caudal margin에서 7 mm 정도 안쪽에 modified killian incision을 시행하였 다. 연골막하를 따라 점막을 박리 후 연골을 수직 절개 하고 반대측 연골막하로 접근하여 점막 피판을 거상한 후 만곡부위를 Jansen middleton septum forcep, conchotomy sicssior, straight non-through-cut forcep 등 을 이용하여 절개한 후 비중격 연골과 골을 국소적으로 절제하였다. 수술 종료 후 절개부위는 silk 4-0를 이용하 여 봉합하였으며, 출혈 예방과 비중격의 안정화를 위해, merocel®(Visco nasal packing®, ㈜SOMYUNG MEDICS)로 비패킹 후 3일 뒤에 제거하고 제거 한 다음날 퇴 원하였다.
연구는 전향적으로 계획되었으며, 환자들을 무작위로 세 군으로 나눈 후 각 군별로 morniflumate(Morniflu® Tab., 350 mg, Kolon Korea), paracetamol(Tylenol-ER® Tab., 650 mg, Janssen Korea), pregabalin(Lyrica® Cap., 75 mg, Pfizer Korea)을 투여하였으며, 환자들은 자신들 이 어떠한 약제를 투여 받았는지 모르게 진행되었다. 각 약물은 용법에 따라 morniflumate, pregabalin은 하루 두 차례, paracetamol은 하루 세 차례 식후 투여되었다.
진통제에 대한 반응을 평가하기 위해 Visual analog scale(VAS)을 이용하여 통증을 측정하였으며, 환자가 VAS ruler를 이용하여 스스로 본인이 느끼는 통증을 0~100 mm로 표시하게 하였다. 시간에 따른 통증의 변화 를 관찰하기 위해 수술 당일, 수술 후 1일째, 2일째 3일 째에 VAS를 측정했으며, 수술 당일은 전신마취에 사용 한 약물의 영향을 배제하기 위해 수술 종료 2시간 뒤에 통증을 측정하였다. 수술 다음 날부터는 경구 진통제를 복용 후 1시간 뒤인 오전 8시에 통증을 측정하였다.
통계학적 분석은 SPSS(Version 25.0 : SPSS, Chicago, IL, USA) 프로그램을 사용하였다. 각 군별 특성(나 이, 신장, 체중, Body Mass Index)비교는 일원배치 분산 분석(One-way ANOVA : Analysis of variance)를 이 용하였으며, 특정시점에서 측정한 통증점수를 다른 진 통제군과 비교하기 위해서도 일원배치 분산분석(Oneway ANOVA)를 이용하였다. 또한 시간의 경과에 따라 반복적으로 측정된 통증점수의 변화양상을 다른 진통 제군과 비교하기 위하여 일원배치 반복측정 분산분석 (One-way Repeated Measures ANOVA)을 이용하였 다. 모든 데이터는 평균±표준편차로 나타내었으며, p<0.05일 경우 통계적 유의성이 있다고 판정하였다.
결 과
환자들은 무작위 추출에 의해 세 군에 배정되었으며 세 군에서 나이, 신장, 체중, BMI는 통계적으로 유의한 차이가 없었다(Table 1).
수술을 시행한 당일의 통증은 각 진통제 군별로 유의 한 차이가 없었으며(p=0.951), 수술 1일째, 수술 2일째, 수술 3일째 측정한 통증점수의 경우 morniflumate, paracetamol, pregablin군 순서로 낮았으나(Fig. 1), 통 계적으로 유의한 차이는 없었다(p=0.922, 0.387, 0.412) (Table 2).
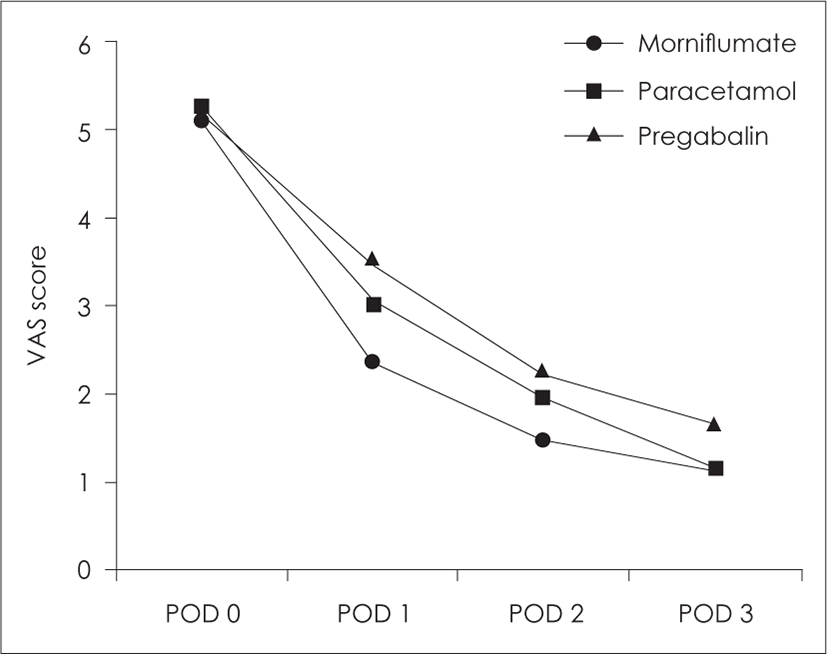
세 군 모두 시간이 경과함에 따라 통증이 감소하는 경 향을 보였으나(p<0.001), 시간의 흐름에 따라 반복 측정 한 통증점수의 변화양상을 진통제간에 비교하였을 때, 유의한 차이를 보이지 않았다(p=0.317)(Table 3).
| Source | p value |
|---|---|
| Analgesic | 0.087 |
| Time | <0.001 |
| Analgesics*Time | 0.317 |
고 찰
NSAID가 술 후 통증 조절에 효과적임은 널리 알려져 있으며,6) 최근 다양한 종류의 NASID가 시판 되고 있다. 비중격 성형술에서 여러 NSAID 간의 효과 차이는 없는 것으로 밝혀진바 있는데, Sner 등의 연구에서 비중격 성 형술 환자를 대상으로, Lornoxicam, Diclofenac, Ketoprofen, Dipryone을 수술이 끝나기 45분전, 그리고 수술 이 끝나고 12시간 뒤에 근육 주사하여 수술 후 24시간 동안 통증 조절효과에 대하여 조사하였는데, 진통제들 간에 통증 조절 효과는 차이가 없는 것으로 나타났다.11) 따라서 본 연구에서는 본원 이비인후과에서 사용 경험 이 가장 많은 경구제제의 NSAID인 morniflumate를 사 용하였다.
Paracetamol도 술 후 통증 조절에 효과적임이 널리 알 려져 있다.12) 비중격 성형술에서 paracetamol과 NASID 의 효과를 비교 한 연구가 있는데, Caliskan 등의 연구에 서 72명을 대상으로 수술 15분 전과 수술 후 24시간 동안 각각 6시간, 8시간 간격으로 paracetamol과 dexketoprofen을 정맥 주사하여 통증을 비교하였으며 paracetamol 에 비해 dexketoprofen이 통증 조절에 효과적임을 밝힌 바 있다. 그러나 위 연구에서는 수술 후 24시간 동안 tramadol을 자가 통증 조절법(Intravenous patient-controlled analgesia, IV PCA)으로 사용하였으며 이에 이 한 상승작용(synergy)을 고려하면, 두 그룹간의 통증의 차이가 순수한 paracetamol과 dexketoprofen의 효과 차 이라고 할 수는 없다.14)
Pregabalin은 술 후 통증 조절에 있어서 비교적 덜 사 용되는 제제로, 사람 통증 모델(human pain model)에서 술 후 통각과민증에 효과가 있는 것으로 밝혀져 있다. 경구 섭취시 생체이용율은 90%이며, 경구 투여 후 1시 간내에 최대 혈중 농도(maximum plasma concentration)에 도달하여,15) 본 연구에서도 경구 투여 1시간 뒤 통증을 측정하였다. 또한 pregabalin의 약리작용은 gabapentin과 유사하지만 효력(potency)와 효능(efficacy) 이 더 좋은 것으로 알려져 있어 최근 술 후 통증조절 연 구에서 gabapentin보다 자주 활용된다.5) 한편 Abdullah Demirhan et al.의 연구에서는 pregabalin(Lyrica 300 mg Cap. Pfizer, Turkey)을 비중격 성형술을 시행하기 1시간 전에 경구 투여하여 대조군과 비교하였으며, 대 조군에 비해 유의한 통증 감소 효과를 보였고, 추가적인 진통효과를 위한 아편유사제의 사용이 감소하는것으로 나타났다.16) Kim 등의 연구에서도 비중격 성형술을 시행 하기 1시간 전 그리고 첫 투여 후 12시간 뒤에 pregaba-line (Lyrica 150 mg Cap. Pfizer, USA)을 경구 투여하여 48시간 동안 통증을 측정하였는데, 대조군에 비해서 유 의한 통증 감소를 보였다.5) 따라서 전통적으로 많이 사 용하는 COX 2 inhibitor 제제 외에 신경통을 억제하는 약 물도 비중격 성형술 후 통증 조절에 효과가 있는 것으로 밝혀지고 있다.
본 연구에서는 술 후 경구 진통제로 자주 사용되는 NASID와 paracetamol 그리고 최근 술 후 통증에 효과 가 있는 것으로 알려진 pregabalin의 효과를 비교하고 가장 효과적인 진통제를 알아내고자 동등한 조건하에 서 전향적, 이중맹검 연구를 시행하였다. 본 연구에서는 시간의 흐름에 따른 세 진통제 간의 통증 조절 효과를 비교하기 위해 반복 측정 분산 분석을 이용하였으며 세 진통제는 통증 조절에 있어 유의한 차이가 없는 것으로 나타났다(p=0.317). 수술 당일에 측정한 통증의 경우 경 구 진통제를 복용하기 전에 통증을 측정하였으며, 세 진 통제군 모두 진통제 복용 전 통증의 차이는 나타나지 않 았다(p=0.951). 통증은 시간이 경과하면서 점점 감소하 는 경향을 보여(p<0.001) 타 연구들과 비슷한 결과를 보였다.5,14,17)
NSAID 사용시 발생 가능한 부작용으로는 위장관, 심 혈관 이상 및 신독성, 간독성 등이 알려져 있으며, 가장 흔한 부작용은 소화불량, 구역, 속쓰림과 같은 상부위장 관 증상이다. Paracetamol의 부작용은 매우 드무나 위장 관 이상, 피부 알러지 반응, 간독성 등을 일으킬 수 있으 며, Pregabalin은 기면, 어지럼증 등을 일으킬 수 있는 것 으로 알려져 있다.5,12,19) 본 연구에 포함된 대상자들에서 도 이와 같이 발생 가능한 부작용에 대해 면밀히 관찰하 였으며, 경구 진통제 사용을 중단할만한 유의한 부작용 은 모든 군에서 한 명도 발생하지 않았다.
본 연구에서 사용한 약제인 morniflumate(Morniflu® Tab., 350 mg, Kolon Korea)은 1정당 163원이며, 하루 두 차례 투여되어 하루에 326원, paracetamol(TylenolER® Tab., 650 mg, Janssen Korea)은 1정당 51원이며, 하루 세 차례 투여되어 하루에 153원, pregabalin(Lyrica® Cap., 75 mg, Pfizer Korea)은 1정당 528원이며, 하루 두 차례 투여되어 하루에 1,056원의 비용이 들어, 경제적 측 면에서는 paracetamol이 가장 우수했다.
본 연구에서는 수술 후 비중격의 뼈와 연골을 안정화 하기 위하여 merocel®로 비패킹을 하였으며, 실리콘판 은 사용하지 않았다. 충분한 안정화를 위하여 비교적 긴 기간인 3일간 비패킹을 유지하였으며, 따라서 merocel®의 압박에 의한 통증을 고려하여 72시간 동안 환자의 통 증을 평가하였다.
본 연구에서는 대조군을 설정하지 못한 한계점이 있 다. 따라서 세 환자군 모두 시간의 경과에 따른 통증의 호전을 보였으나, 대조군이 없어 진통제에 의한 통증감 소인지 자연적인 경과인지는 본 연구에서 확인되지 않 는다. 하지만 비중격 성형술을 시행한 환자들을 대상으 로 대조군을 활용한 다른 연구들에서는 대조군에 비해 진통제를 사용한 환자군이 유의하게 빠른 통증의 호전 을 보였다.5,11,12)
본 연구에서는 성별에 따른 바이어스를 없애기 위해 남성만을 대상으로 연구하였으며, 세 가지 기전이 다른 진통제를 동등한 조건 및 이중맹검하에 전향적으로 비 교하였으며, 비용효과적이고(cost-effective) 가장 널리 사용 될 수 있는 경구제제를 활용하였다는 점에서 의미 가 있을 것으로 생각된다.
